Sie befinden sich hier
Inhalt
Eine Spondylodiszitis ist eine Entzündung, welche zunächst die Bandscheiben befällt und sich dann auf die angrenzenden Wirbelkörper ausdehnt. Als Ursache für die Entzündung finden sich meist Bakterien wie Staphylokokken (Staphylococcus aureus 55 bis 90 Prozent) oder Streptokokken. Manchmal kann eine Infektion mit Tuberkulose, Salmonellen oder Darmbakterien (Escherichia coli) zu einer Spondylodiszitis führen.
Ursache
Der häufigste Weg einer Infektion ist eine Streuung von Bakterien über die Blut- oder Lymphbahnen, welche entweder durch Wunden oder über eine Infektion des Magen-Darm-Trakts, der Atem- oder Harnwege in den Körper gelangen.
In seltenen Fällen entsteht die Entzündung auch durch Punktionen im Bereich des Rückens. Fast die Hälfte aller Entzündungen (50 Prozent) spielen sich in der Lendenwirbelsäule ab, gefolgt von Brust- (35 Prozent) und Halswirbelsäule (15 Prozent).
Wenn eine Entzündung nicht rechtzeitig erkannt und behandelt wird, kann sich ein Abszess (Eiterherd) bilden, welcher dann die angrenzenden Wirbelkörper und Bandscheiben in ihrer Struktur und damit in ihrer Stabilität schwächt. Außerdem kann es zur Abszessbildung im Bereich der Rückenmuskulatur oder im Bereich des Rückenmarkkanals kommen.
Begünstigt wird die Erkrankung z. B. durch Zuckerkrankheit (Diabetes mellitus), Langzeittherapie mit entzündungshemmenden Medikamenten (z. B. Cortison) oder Alkoholmissbrauch.
Häufigkeit
Die Inzidenz (Auftreten der Neuerkrankungen pro Jahr) der spezifischen Spondylodiszitis wird mit etwa 1:250.000 beziffert. Die Wahrscheinlichkeit nach Eingriffen an der Wirbelsäule (z. B. Bandscheibenoperation) eine Entzündung zu entwickeln, liegt bei 0,2 bis 3,0 Prozent.
Symptome & Krankheitsverlauf
Häufig haben die Patienten unspezifische Symptome wie Rückenschmerzen ohne erkennbare Ursache, körperliche Schwäche, Unwohlsein, Appetitlosigkeit und/oder Gewichtsverlust. Die Beschwerden halten selbst in Ruhe und in der Nacht an. Hohes Fieber tritt nur bei etwa einem Drittel der Patienten auf.
In manchen Fällen kann die Infektion vom Körper selbst unter Kontrolle gebracht werden, meist mit Unterstützung durch ein Antibiotikum. Dann hinterlässt die Entzündung eine zerstörte Bandscheibe und teilweise eingeschmolzene Wirbel, die in einer bauchwärts geneigten Kurve zusammenwachsen, also versteifen.
Bleibt der Schritt der Versteifung aus, entsteht eine Instabilität der Wirbelsäule. Sowohl die nach vorn geneigte Stellung der Wirbelsäule, wie auch die Instabilität verursachen Schmerzen.
Kommt es zur Ausbreitung des Infekts, können die benachbarten Organe befallen werden – beispielsweise das Rückenmark, über die Rückenmarkhülle das Gehirn, weitere Wirbel, Bandscheiben und das vor der Wirbelsäule gelegene Gewebe, zum Beispiel Lymphgefäße, die Bauchschlagader oder die große Hohlvene.
Unbehandelt würde diese Infektausbreitung eine schwere Schädigung oder den Tod der Patienten zur Folge haben.
Diagnostik
Da die klinische Symptomatik mit dumpfen Rückenschmerzen und den oben genannten Punkten eher unspezifisch ist, ist man zur Diagnosestellung auf apparative Diagnostik angewiesen.
Hierzu wird zunächst eine Laboruntersuchung veranlasst, bei der Entzündungswerte im Blut nachgewiesen werden können. Sollten diese erhöht sein, müssen auch andere mögliche Ursachen einer Entzündung ausgeschlossen werden (Harnwegsinfekt, Infektion der Atemwege, etc.).
Als nächstes können durch ein Röntgenbild schon bestehende Veränderungen an den Wirbelkörpern nachgewiesen werden.
MRT
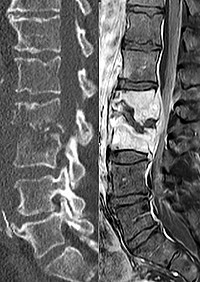
Als sensitivstes Mittel der Darstellung einer Spondylodiszitis gilt derzeit das MRT. Hier kann in Verbindung mit Kontrastmittel sowohl die Infektion, der möglicherweise vorhandene Abszess und der Befall der angrenzenden Wirbelkörper nachgewiesen werden.
CT
Für den Fall, dass ein MRT nicht durchführbar ist, kann auch eine Computertomographie eine Spondylodiszitis nachweisen, dies aber weniger genau. Ein Vorteil der Computertomographie ist die Möglichkeit der Punktion des Abszessherds unter Lagekontrolle im CT.
Hierdurch kann bestimmt werden, welches Bakterium die Infektion ausgelöst hat und eine Therapie mit Antibiotika eingeleitet werden. Des Weiteren kann durch die CT-gesteuerte Punktion eine Drainage in eine Abszesshöhle eingelegt werden, über die dann der Eiter ablaufen kann.
Rechts zeigt das CT eine Zerstörung des Knochens und beginnendes „Einsinken” der Wirbelkörper ineinander. Das MRT auf der linken Seite zeigt eine deutliche Signaländerung der Wirbelkörper (heller) als Ausdruck eines entzündlichen Prozesses. Zusätzlich wird ein Abszess im Rückenmarkkanal sichtbar, welcher den Rückenmarkkanal einengt und zu Ausfallerscheinungen führt (beginnende Querschnittsymptomatik).
Konservative Therapie
Die Therapie der Spondylodiszitis besteht aus zwei Säulen. Zum Einen soll das betroffene Segment (Bandscheibe und angrenzende Wirbel) ruhig gestellt werden, zum Anderen wird das nachgewiesene – oder mutmaßliche – Bakterium mittels einer Antibiotikatherapie behandelt.
Bei unkomplizierten Fällen (keine größeren Schmerzen, keine größere Zerstörung der angrenzenden Wirbel und keine Beteiligung des Rückenmarkkanals) kann die Spondylodiszitis mit Antibiotika und durch körperliche Schonung, gegebenenfalls durch Tragen eines Rahmenstützkorsetts, therapiert werden.
Die Antibiotika müssen für mindestens sechs Wochen eingenommen werden. Eine Ruhigstellung in einer maßangefertigten Gipsschale, wie es vor mehreren Jahren üblich war, ist heutzutage aufgrund der möglichen Komplikationen und des deutlich eingeschränkten Patientenkomforts nicht mehr üblich.
Operative Therapie
Sollte es allerdings zu stärkeren Schmerzen, größerer Zerstörung von Wirbelkörpern oder dem Absiedeln eines Abszesses in den Rückenmarkskanal kommen, wird heutzutage die operative Therapie empfohlen. Hierbei wird zunächst eine hintere Versteifung der betroffenen Wirbelkörper (dorsale Spondylodese) mit einem Schrauben-Stab-System durchgeführt. Je nach Größe und Ausbreitung des Abszesses wird dann in der gleichen Operation – oder einige Tage später in einer zweiten Operation – von vorne das Bandscheibenfach mitsamt dem Abszess ausgeräumt und hier eine vordere Versteifung (ventrale Spondylodese) durchgeführt. Hierbei können auch zerstörte Wirbelkörper ersetzt werden.
Kontextspalte
Termine & Kontakt
E-Mail
ouzinfo@umm.de

Hotline
0621/383-4537