Sie befinden sich hier
Inhalt
Adipositas ist eine chronische, von der Weltgesundheitsorganisation (WHO) anerkannte Krankheit, die lange Zeit als Folge mangelnder Willenskraft und zu großer Esslust galt. Sie wird inzwischen jedoch mit dem metabolischen Syndrom in Verbindung gebracht, das die Appetitregulation und den Energiestoffwechsel beeinträchtigt.
Morbide Adipositas
Wenn Adipositas einen morbiden (krankhaften) Verlauf nimmt, wird das Übergewicht lebensgefährlich. Die morbide Adipositas ist eine chronische, genetisch bedingte Erkrankung, die ein Leben lang bleibt. Sie ist verbunden mit einer großen Zahl von Begleiterkrankungen, die nicht nur Auswirkungen auf die Gesundheit haben, sondern auch die Lebensqualität verringern und gleichzeitig die Lebenserwartung verkürzen.
Folgen von Adipositas
Gesundheitsrisiken
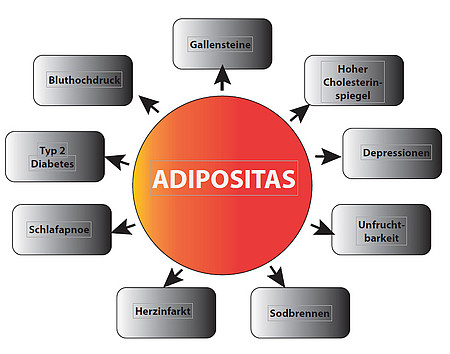
Adipositas ist ein ernstes Gesundheitsproblem und ist assoziiert mit einer Reihe schwerwiegender Komorbiditäten. Mit steigendem BMI nehmen auch die Begleiterkrankungen zu. Viele Erkrankungen und Zustände adipöser Patienten, die von Ärzten behandelt werden, stehen in direktem Zusammenhang mit der Adipositas.
Mortalität
Jedes Jahr sterben ca. 320.000 Menschen in Europa an direkt mit Adipositas in Zusammenhang stehenden Ursachen.
- Das Risiko, vorzeitig an den verschiedensten Krankheiten zu sterben nimmt mit steigenden BMI zu.
- Adipositas im Erwachsenenalter verringert die Lebenserwartung um ca. sieben Jahre
Geringere Lebensqualität
- körperliche, psychische und soziale Funktionsbeeiträchtigung durch Adipositas
- Vorurteile und Diskriminierung: an Adipositas klebt ein soziales Stigma
- Tägliche Probleme: Kleidung, Reisen, Unterkunft
Auswahl des richtigen Behandlungspfades
Der multidisziplinäre Ansatz
Gemäß der deutschen S3-Leitlinie: Chirurgie der Adipositas und metabolischer Erkrankungen soll bei Vorliegen einer Adipositas – bevor eine OP in Betracht gezogen und geplant werden kann – zunächst eine multimodale Behandlung durchgeführt werden, welche u.a. Ernährungs-, Bewegungs- und Verhaltenstherapie, aber auch einige Untersuchungen bei Fachärzten, wie z.B. dem Endokrinologen und HNO-Arzt, umfasst.
Entscheidend für den Erfolg, das heißt die langfristige Gewichtsreduktion, ist die Kombination verschiedener Therapien, wobei die Ernährungs-, Bewegungs- und Verhaltenstherapie hier von zentraler Bedeutung sind.
Das multimodale Konzept erstreckt sich in der Regel über 6 Monate und ist Voraussetzung für eine Operation. Wenn ein Patient während dieser Zeit ausreichend Gewicht verliert, ist selbstverständlich keine Operation notwendig. Ansonsten ist das multimodale Konzept eine sehr sinnvolle Vorbereitung für die Operation. Die Einschätzung, ob eine OP angezeigt ist oder nicht, trifft jedoch nicht das Chirurgische Team allein. Diese wichtige Frage wird gemeinsam mit den am multimodalen Konzept beteiligten Fachrichtungen in einer Sitzung diskutiert. Nur wenn sich die verschiedenen Fachrichtungen einig sind, dass der Patient von einer OP langfristig profitiert, wird eine OP-Indikation gestellt.
Die Rolle des niedergelassenen Arztes
Der Arzt solle mit den Indikationen und Kontraindikationen für die Adipositas-Chirurgie vertraut sein. Die International Federation for the Surgery of Obesity (IFSO) empfiehlt Adipositas-Chirurgie, wenn:
- Patienten einen BMI von 40 oder darüber haben
- Patienten einen BMI von 35 oder darüber und Komorbiditäten haben
- aus der Vorgeschichte keine schweren psychiatrischen Erkrankungen, Drogen- oder Alkoholmißbrauch bekannt sind
- ärztlich betreute Versuche zur Gewichtsabnahme nachweislich gescheitert sind
- sich der Patient lebenslang zur Nachsorge bereit erklärt. Dazu zählen vor allem Ernährungsberatung, Bewegungstherapie und ärztliche Begleitung
Evidenzbasierte Leitlinien
Siehe herzu auch die evidenzbasierte Leitlinie der Deutschen Gesellschaft für Chirurgie der Adipositas / Deutschen Adipositas Gesellschaft, die Leitlinie der European Association for Endoscopic Surgery (E.A.E.S) oder die interdisziplinäre europäische Leilinie der Bariatric Scientific Collaborative Group (BSCG).
Bei der Beurteilung der Adipositas-Chirurgie als geeignete Option sollten die Erwartungen des Patienten sowie die Risiken und Chancen eines chirurgischen Eingriffs in einem Gespräch erörtert werden. Auch die Herausforderungen, die die Ernährungseinschränkungen mit sich bringen sowie die notwendigen Änderungen des Lebensstils und die psychosozialen Veränderungen sollen diskutiert werden. Ein Bewegungsprogramm und eine gesunde Ernährungsweise schon vor der Operation können die Funktionsfähigkeit und Genesung nach der Operation günstig beeinflussen.
Überweisung an ein Adipositas-zentrum
Ein Team von Spezialisten (u.a. Internisten, Psychologen, Ernährungsexperten, Adipositas-Chirurgen) beurteilt den Patienten vor der Operation und hilft ihm, die Risiken, Vorteile und Herausforderungen eines langfristigen Erfolgs in vollem Umfang zu verstehen.
Präoperative Untersuchungen
Wir möchten Sie als niedergelassenen Kollegen/Kollegin herzlich um eine Zusammenarbeit im Rahmen des multimodalen Therapiekonzeptes und - bei Versagen desselben - auch um Ihre Beteiligung an der etwaigen OP-Vorbereitung bitten.
Folgende Untersuchungen bzw. Maßnahmen sind gemäß der deutschen S3-Leitlinie: Chirurgie der Adipositas und metabolischer Erkrankungen indiziert:
Endokrinologie/Diabetologie:
- Bestimmung von TSH (und bei Auffälligkeit weitere Abklärung)
- Durchführung eines Dexamethason-Hemmtests (Ausschluss Hyperkortisolismus)
- Diabetes-Screening
Psycho-/Verhaltenstherapie
- Allgemeine verhaltenstherapeutische Evaluation
- Ausschluss folgender psychischer Erkrankungen, da diese eine Kontraindikation für eine bariatrische OP darstellen: instabile psychopathologische Zustände, aktive Substanzabhängigkeit, unbehandelte Bulimia nervosa
Ernährungsberatung:
- eine ernährungstherapeutische Gesamtbeurteilung nach Durchführung der 6 Sitzungen im Sinne von Ernährungsschulungen über einen Zeitraum von 6 Monaten
Gastroenterologie/Endoskopie:
- Durchführung einer ÖGD zum Ausschluss einer Gastroösophagalen Refluxkrankheit, das das Vorliegen einer Gastroösophagalen Refluxkrankheit Einfluss auf die Wahl des OP-Verfahrens nehmen kann
HNO/Schlaflabor:
- Durchführung eines Schlafapnoe-Screenings
Weitere Untersuchungen
Darüber hinaus sollten ggf. folgende Untersuchungen/ ärztliche Abklärungen erfolgen:
- Kardiologie/ Innere Medizin (bei kardialen Vorerkrankungen/ Abklärung OP-Fähigkeit): EKG, Ergometrie, Herzecho und 24-h-Blutdruckmessung sowie Bestimmung von Gesamt-, HDL- und LDL-Cholesterin sowie Triglyzeride
- Orthopädie (bei Sportunfähigkeit): Orthopädische Gesamtbeurteilung, wenn eine immobilisierende Gelenkerkrankung vorliegen
- lmonologie (bei pulmonalen Vorerkrankungen, insbes. Asthma): Pulmonologische Gesamtbeurteilung
Nachbetreuung
Die Krankenhausverweildauer nach minimal-invasiver bzw. laparoskopischer Adipositas-Chirurgie beträgt in unserer Klinik in der Regel 2 Tage. Nach der Entlassung bieten wir über unser Bariatrisches Zentrum die lebenslang notwendige Nachsorge an. Adipositas ist eine chronische Erkrankung. Deshalb ist eine strukturierte Nachsorge lebenslang indiziert. Außerdem kann es nach der Operation zur Ausbildung von Mangelerscheinungen, z.B. Vitaminmangel, kommen. Dass die Nachsorge die Ergebnisse nach bariatrischen Eingriffen positiv beeinflusst, ist ebenfalls belegt.
Die erste Nachsorge findet etwa 2 Wochen nach der Operation statt. Die zweite Nachsorge nach weiteren 10 Wochen. Anschließend beträgt das Intervall zwischen den Nachsorgeterminen bis zum 5. Termin 3 Monate. Nach dem 5. Termin kann das Intervall auf 6 Monate verlängert werden und nach dem 7. Termin sogar auf 12 Monate. Im weiteren Verlauf ist eine einmal jährliche Nachsorge ausreichend.
Strukturierte Nachsorge
Die strukturierte Nachsorge umfasst folgende Inhalte:
- Kontrolle der Gewichtsentwicklung
- Anpassung der Medikation von Begleiterkrankungen (dies erfolgt durch den die Begleiterkrankungen behandelnden Facharzt)
- Beurteilung des Essverhaltens und Beratung
- Ermunterung zu Bewegung und Sport
- Kontrolle der Durchführung einer Supplementation zur Vermeidung von Mangelzuständen aufgrund von Fehlernährung oder Malabsorption
- Laborkontrollen (beim Hausarzt)
- Screening psychischer Erkrankungen
- Erkennen von Komplikationen und Einleitung einer entsprechenden Therapie
- Ermunterung zur Teilnahme an Selbsthilfegruppen
- Aufklärung zur Vermeidung einer Schwangerschaft in den ersten 2 Jahren nach der OP
In der deutschen S3-Leitlinie: Chirurgie der Adipositas und metabolischer Erkrankungen finden Sie alle notwendigen Laboruntersuchungen, um deren Durchführung wir Sie als niedergelassene(r) Allgemeinmediziner(in)/ Internist(in)/ Endokrinologe/in im Rahmen der Nachsorge bei allen bariatrisch operierten Patienten bitten möchten. Sollte dies nicht möglich sein, kann in unserem Bariatrischen Zentrum ein zusätzlicher Termin zur Laborkontrolle vereinbart werden. Im Rahmen der regulären Nachsorgetermine sind Laborkontrollen nicht vorgesehen.
Vorteile der Adipositas-Chirurgie
Die Adipositas-Chirurgie ist der einzige Weg, der zu einer langfristigen signifikanten Gewichtsabnahme sowie zur (teilweise kompletten) Rückbildung Adipositas-assoziierter Erkrankungen führt. Eine Metaanalyse klinischer Studien mit mehr als 22.000 Patienten ergab eine durchschnittliche Reduktion des Übergewichts nach einer bariatrischen OP von 61,2% sowie einen drastischen Rückgang der Begleiterkrankungen (Buchwald H, JAMA (2004) Bariatric Surgery: A Systematic Review and Meta-Analysis).
Komorbidität
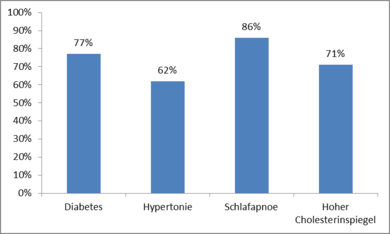
Durch eine chirurgische Behandlung der Adipositas verschwinden Komorbiditäten wie Diabetes, Hyperlipidämie, Hypertonie oder obstruktive Schlafapnoe ganz oder bessern sich zumindest. Dies wird durch die Ergebnisse zahlreicher Studien, darunter auch diverse Meta-Analysen und Systematische Übersichtsarbeiten, sicher belegt. Eine Meta-Analyse prospektiver klinischer Studien mit mehr als 6.500 Patienten fand eine signifikante Risikoreduktion bezogen auf alle untersuchten Begleiterkrankungen: Diabetes mellitus 33%, arterielle Hypertonie 27%, Hyperlipidämie 39% (Ricci C, Obes Surg (2014) Early impact of bariatric surgery on type II diabetes, hypertension, and hyperlipidemia: a systematic review, meta-analysis and meta-regression on 6,587 patients).
Eine weitere Meta-Analyse zeigt ebenfalls einen hochsignifikanten positiven Einfluss bariatrischer Chirurgie hinsichtlich der Rückbildung von Begleiterkrankungen: ein Diabetes mellitus bildete sich bei 76,8% der Patienten vollständig zurück und bei 86,0% war er komplett zurückgebildet oder verbessert. Eine Hyperlipidämie verbesserte sich bei über 70% der Patienten.
Eine arterielle Hypertonie verschwand bei 61,7% der Patienten und bei 78,5% war sie vollständig aufgehoben oder zumindest verbessert. Eine obstruktive Schlafapnoe war bei 85,7% der Patienten komplett behoben und bei 83,6% der Patienten behoben oder verbessert (Buchwald H, JAMA (2004) Bariatric Surgery: A Systematic Review and Meta-Analysis).
Gewichtsverust
Im Gegensatz zu konservativen Behandlungen sind mindestens zwei Drittel der Patienten nach einem adipositaschirurgischen Eingriff in der Lage, mindestens 50% ihres Übergewichts zu verlieren und dieses 10 Jahre oder länger nicht wieder zuzunehmen.
Die schwedische SOS (Swedish Obese Subjects)-Studie, eine prospektive, kontrollierte, multizentrische Kohortenstudie mit 4047 Patienten, die entweder eine bariatrische OP (n=2010) oder eine konservative Therapie (n=2037) erhielten, beobachtete über einen Zeitraum von 15 Jahren folgende Gewichtsentwicklungen in den beiden Kohorten (Sjöström et al. N Engl J Med (2007) Effects of Bariatric Surgery on Mortality in Swedish Obese Subjects):
In der Kontrollgruppe (konservative Therapie) blieb die durchschnittliche Gewichtsveränderung während des Beobachtungszeitraums innerhalb von ±2%. In den drei chirurgischen Untergruppen war die durchschnittliche (±SD) Gewichtsabnahme nach 1 bis 2 Jahren maximal (Magenbypass 32±8%; vertikale Gastroplastik mit Magenband 25±9%; und alleiniges Magenband 20±10%). In den folgenden Jahren wurde in allen chirurgischen Untergruppen eine Gewichtszunahme beobachtet, allerdings flachte die Gewichtszunahme nach 8 bis 10 Jahren wieder ab. Nach 10 Jahren betrugen die Gewichtsverluste im Vergleich zum Ausgangsgewicht 25±11% beim Magenbypass, 16±11% bei der vertikalen Gastroplastik mit Magenband und 14±14% beim alleinigen Magenband. Nach 15 Jahren betrugen die entsprechenden Gewichtsverluste 27±12%, 18±11% bzw. 13±14%, blieben somit also stabil.
Mortalität
Das mit der morbiden Adipositas verbundene Sterblichkeits-Risiko ist für den Patienten höher als das Mortalitäts-Risiko einer bariatrischen OP. Die schwedische SOS-Studie (Sjöström et al. N Engl J Med (2007) Effects of Bariatric Surgery on Mortality in Swedish Obese Subjects) konnte zeigen, dass die kumulative Gesamtmortalität im Beobachtungszeitraum von 15 Jahren in der bariatrisch operierten Gruppe signifikant niedriger war als in der konservativ behandelten Kontrollgruppe (Hazard Ratio 0,76, 95% Konfidenzintervall: 0,59-0,99; p=0,04). Die Gesamtmortalität während des 15-jährigen Follow-ups lag in der Chirurgie-Gruppe bei 5%, in der Kontrollgruppe bei 6,3%.
Etwa 40.000 adipositaschirurgische Eingriffe werden derzeit jährlich in Europa, dem Mittleren Osten und Afrika durchgeführt. Verbesserte Verfahren haben zu operativen Mortalitätsraten geführt, die vergleichbar sind mit häufigen Eingriffen, wie z.B. der laparoskopischen Cholezystektomie. Eine große Meta-Analyse klinischer Studien mit mehr als 22.000 Patienten, die sich einer bariatrischen OP unterzogen, ergab eine für alle untersuchten OP-Verfahren sehr geringe operative 30-Tage-Mortalität: 0,1% nach rein restriktiven Verfahren wie z.B. dem Magenband, 0,5% nach Magenbypass und 1,1% nach bilio-pankreatischer Diversion und Duodenal-Switch (Buchwald H, JAMA (2004) Bariatric Surgery: A Systematic Review and Meta-Analysis).
Kosteneffektivität
Die bariatrische Chirurgie hat sich in Deutschland bereits als effektiver und weniger kostenintensiv im Vergleich zur konservativen Therapie erwiesen. Ein Health Technology Assessment (HTA)-Bericht des DIMDI (Deutsches Institut für Medizinische Information und Dokumentation) kommt zu dem Ergebnis, dass auf Basis der vorhandenen Evidenz eine kurz- und mittelfristige Gewichtsabnahme nach bariatrischen Operationsverfahren als gesichert gelten kann und dass dies kosteneffektiv ist. Zudem schlussfolgert das DIMDI basierend auf der aktuellen Literatur, dass die erzielte Gewichtsreduktion auch nachweislich mit einem Rückgang der Begleiterkrankungen, insbesondere des Diabetes mellitus, sowie der Gesamtmortalität einhergehe (Bockelbrink A et al. Medizinische und ökonomische Beurteilung der bariatrischen Chirurgie (Adipositas-Chirurgie) gegenüber konservativen Strategien bei erwachsenen Patienten mit morbider Adipositas, ©DIMDI, Köln (2008)).
Komplikationen
Verstellbares Magenband
| Kurzfristig | Beschreibung |
|---|---|
| Band- oder Portleckage | Eine undichte Stelle am verstellbaren Magenband oder am Verbindungsschlauch zwischen Ballon und Port. |
| Portinfektion oder Verrutschen des Ports | Der Injektionsport kann verrutschen oder es kann zu einer Infektion kommen. |
| Erweiterung der Magentasche (Pouchdilatation) | Die Tasche (der Teil des Magens oberhalb des Bands) kann sich deutlich vergrößern. |
| Übelkeit und Erbrechen | Zu den Ursachen der Übelkeit zählen Schmerzmittelgabe, Verabreichung von Vitaminen und die Taschengröße. Wird zu schnell oder zu viel gegessen oder nicht ausreichend gekaut, kann es zum Erbrechen kommen. |
| Verstopfung | Eine Verstopfung tritt aufgrund der hohen Proteinzufuhr, der verringerten Zufuhr von Obst und Gemüse oder der opioidhaltigen Schmerzmedikation in der frühen postoperativen Phase häufig auf. Es sollten keine Abführmittel die auf Körnern, Samen oder Quellstoffen basieren, eingenommen werden. |
| Entleerungsstörungen | Die Passage für Nahrung und Flüssigkeiten kann sich stark verengen, wenn das Band verrutscht oder Nahrung stecken bleibt. |
| Langfristig | Beschreibung |
|---|---|
| Verrutschen des Bands (Slippage) | Das Band kann von seinem vorgesehenen Platz verrutschen. |
| Bandleckage | Es kann zu einer undichten Stelle am verstellbaren Magenband oder am Verbindungsschlauch zwischen Ballon und Port kommen. |
| Wandern des Bands (Erosion/Migration) | Das Band kann aufgrund einer Infektion in den Magen oder Darm abwandern. Dies kann zu einer Portinfektion und zu einer Zunahme des Gewichts führen. |
| Gallensteinbildung | Eine schnelle Gewichtsabnahme in den ersten postoperativen 6-12 Monaten kann das Risiki einer Gallensteinbildung erhöhen. |
| Narbenhernie | Narbenbruch an den Trokareinstichstellen |
Schlauchmagen
| Kurzfristig | Beschreibung |
|---|---|
| Undichte Klammernachtreihe | Dazu kommt es i.d.R. noch während des Krankenhausaufenthalts, es kann aber auch 7-14 Tage nach der Operation auftreten. Symptome sind Tachykardie, Kurzatmigkeit, gesteigerter Durst, Hypertonie |
| Pankreas- und Milzläsion | Ein intraoperatives Risiko stellt die möglich Verletzung von Pankreas und Milz dar. |
| Magenstenose | Engstelle des Schlauchmagens als Ursache für ein Passagehindernis in des Speisebreis. |
| Lungenembolie oder Ateminsuffizienz | Patienten, die in der Vorgeschichte tiefe Venenthromosen/Lungenembolie, Blutgerinnungsstörungen oder eine signifikante Venenstauung hatten, sollten zu der Hochrisikogruppe gezählt werden, bei der eine aggressive Prophylaxe gerechtfertigt ist. |
| Langfristig | Beschreibung |
|---|---|
| Gallensteine | Eine schnelle Gewichtsabnahme in den ersten postoperativen 6-12 Monaten kann das Risiko einer Gallensteinbildung erhöhen. |
| Narbenhernie | Narbenbruch an denTrokareinstichstellen. |
Magen-Bypass
| Kurzfristig | Beschreibung |
|---|---|
| Übelkeit und Erbrechen | Zu den Ursachen der zählen Schmerzmittelgabe, Verabreichung von Vitaminen und die Taschengröße. Wird zu schnell oder zu viel gegessen oder nicht ausreichend gekaut, kann es zu Erbrechen kommen. |
| Vitamin B12-Mangel | Tritt bei ca. 30% der Patienten auf, die keine Vitamin B12 Supplementierung einnehmen. |
| Undichte Anastomose | Dazu kommt es i.d.R. noch während des Krankenhausenfenthaltes. Anzeichen sind Tachykardie, Fieber, Schulterschmerzen, Bauchschmerzen, Kurzatmigkeit, gesteigerter Durst, Hypotonie |
| Dumping-Syndrom | Das Dumping-Syndrom (Übelkeit, Krämpfe, Durchfall, Schwitzen, beschleunigte Herzfrequenz) wird durch zuckerhaltige Lebensmittel verursacht, die rasch in den Dünndarm weitergeleitet werden. Die Patienten müssen Zucker meiden, um das Symptom zu verhindern. |
| Verstopfung | Eine Verstopfung titt aufgrund der hohen Proteinzufuhr, der verringerten Zufuhr von Obst und Gemüse und der opioihaltigen Schmerzmittel in der frühen postoperativen Phase häufig auf. Es sollen keine Abführmittel eingenommen werden, die auf Körnern, Samen oder Quellstoffen basieren. |
| Durchfall | Durchfall kann durch eine neu erworbene - und häufig vorübergehende - Laktoseunverträglichkeit verursacht werden, müsste aber nachlassen, wenn auf Milchprodukte verzichtet wird oder eine enzymische Behandlung erfolgt. Andere Ursachen für Durchfall sind die Aufnahme versteckter Zucker in (verschreibungspflichtigen oder frei verkäuflichen) Medikamenten, Malabsorption oder Dumping-Syndrom sowie C.-diff. Kolitis. |
| Lungenembolie oder Ateminsuffizienz | Patienten, die in der Vorgeschichte tiefe Venenthrombosen/Lunenembolie, Blutgerinnungsstörung oder eine signifikante Venenstauung hatten, sollten zu der Hochrisikogruppe gezählt werden, bei der eine aggressive Prophylaxe gerechtfertigt ist. |
| Langfristig | Beschreibung |
|---|---|
| Anämie | Kann auftreten durch die Aufnahmestörung von Kalzium und Eiweiß aus der Nahrung. Mit einer B12-Supplementierung kann diesem Mangel vorgebeugt werden. |
| Narbenhernie | Narbenbruch an den Trokareinstichstellen. |
| Mineralien- und Vitaminmangel | Verringerung der Knochendichte, Osteomalazie. |
| Ileus | Ein Ileus, verursacht durch eine innere Hernie, kann die Passage der Nahrung blockieren. |
| Darmgeschwür | Die Umleitung von Gallen-, Bauchspeicheldrüsen und anderen Verdauungssäften um den Magen kann zu Reizungen und Geschwüren im Darm führen. |
| Gallensteine | Eine schnelle Gewichtsabnahme kann das Risiko einer Gallensteinbildung erhöhen und eine Entfernung der Gallenblase erforderlich machen. |
Warnzeichen
Wenn Ihr Patient eines oder mehrere der folgenden Symptome zeigt, wenden Sie sich bitte sofort an Chirurgen, der die Operation durchgeführt hat oder an das Krankenhaus, in dem die Operation durchgeführt wurde:
- Herzrasen
- anhaltende Übelkeit oder Erbrechen
- anhaltende erhöhte Temperatur
- Schüttelfrost
- Blutungen
- wiederholt schwarzer, weicher, riechender Stuhl (weicher Stuhl kann bedeuten, dass der Patient zu fetthaltige Nahrung zu sich nimmt)
- plötzliche Bauchschmerzen in Verbindung mit Erbrechen
- Gefühl des Patienten, dass er große Mengen Nahrung zu sich nehmen könnte und dennoch kein Sättigungsgefühl eintritt
- Gewichtszunahme
- anhaltender Husten oder Atemprobleme
- Flüssigkeitsaustritt aus einer Wunde
- Schmerzen an der Stelle, an der der Port (für das verstellbare Magenband) sitzt, in Verbindung mit Fieber, Schüttelfrost etc.
- Rötungen um die Stelle, an der der Port (für das verstellbare Magenband) sitzt
Kontextspalte

Adresse
Adipositas Zentrum Rhein-Neckar
R 1, 1
68161 Mannheim
Sprechstunden und Termine

Ambulanten Termin online vereinbaren (Doctolib)
Telefon 0621/383-2209
Ansprechpartner



Veranstaltungen
Downloads (PDF)
Selbsthilfe
Die Adipositas Selbsthilfegruppe am Universitätsklinikum Mannheim trifft sich jeden 3. Montag im Monat jeweils um 19:00 Uhr. Weitere Informationen erfahren Sie hier oder über den Adipositasverband.
Social Media

Facebook-Seite des Adipositas Zentrums Rhein-Neckar

Instagram-Seite des Adipositas Zentrums Rhein-Neckar
Infomaterial
Über die Ursachen der Adipositas finden Sie hier einen interessanten Film.